เป็นภาวะผิดปกติที่พบได้บ่อย ทำให้เกิดอาการเจ็บแน่นหน้าอกชนิดเฉียบพลันและนำไปสู่ความผิดปกติของระบบทางเดินหายใจที่รุนแรงได้ สาเหตุหลักเกิดจากลมรั่วจากทางเดินอากาศของปอดออกมาคั่งค้างอยู่บริเวณช่องเยื่อหุ้มปอด(pleural space)ที่คั่นระหว่างปอดและผนังหน้าอกชั้นใน เมื่อลมรั่วมากขึ้นจะไปเพิ่มแรงดันในช่องว่างนี้ ทำให้ปอดถูกกดเบียดจนแฟบลง กดเบียดเส้นเลือดใหญ่และหัวใจ ทำให้ระบบไหลเวียนโลหิตผิดปกติ ในรายที่มีพยาธิสภาพรุนแรงอาจทำให้เกิดอันตรายถึงชีวิตได้ ผู้ป่วยจึงจำเป็นต้องได้รับการวินิจฉัยและรักษาอย่างเหมาะสม และทันท่วงที
Table of Contents
สาเหตุและพยาธิสภาพ
ภาวะลมรั่วในช่องปอดเกิดได้ทั้งจากพยาธิสภาพของปอดเอง, จากอุบัติเหตุ, หรือจากผลแทรกซ้อนของการรักษาทางการแพทย์
โดยสาเหตุหลักของความผิดปกติเกิดจากการมีรอยฉีกขาดของเยื่อหุ้มปอด(visceral pleura) ซึ่งเชื่อมต่อระหว่างทางเดินอากาศของปอดกับโพรงเยื่อหุ้มปอด(pleural space) ทำให้เวลาหายใจเข้า อากาศจะไหลถ่ายเทผ่านรอยเชื่อมนี้เข้าไปสะสมในโพรงเยื่อหุ้มปอด(pleural space) และไม่สามารถระบายอากาศออกทางช่องทางเชื่อมเดิมได้เพราะความซับซ้อนของแขนงทางเดินอากาศของปอดที่เปรียบเสมือนเป็น one way valve
อากาศที่สะสมเข้ามาเรื่อยๆ ทำให้ความดันในช่องอกเพิ่มขึ้นและทำให้เกิดความผิดปกติของร่างกายตามมา
ภาวะลมรั่วในช่องปอดจากพยาธิสภาพของปอด(Spontaneous pneumothorax) สามารถแบ่งได้ดังนี้
–ภาวะลมรั่วในช่องปอดชนิดปฐมภูมิ(Primary)
–ภาวะลมรั่วในช่องปอดชนิดทุติยภูมิ(secondary)
ภาวะลมรั่วในช่องปอดชนิดปฐมภูมิ (Primary spontaneous pneumothorax) เกิดจากความผิดปกติของการสร้างเยื่อบุผิว(epithelial lining)ของเยื่อหุ้มปอด เกิดเป็นถุงลมเล็กๆบริเวณเยื่อหุ้มปอด ซึ่งเชื่อมกันและเกิดเป็นถุงขนาดใหญ่ เรียกว่า lung bleb หากถุงนี้มีขนาดใหญ่กว่า 3 เซนติเมตรขึ้นไป จะเรียกว่า Bulla
เมื่อใดก็ตามที่มีการฉีกขาดของผนังของถุงเหล่านี้ จะทำให้เกิดรอยเชื่อมระหว่างทางเดินอากาศและช่องปอดขึ้น (broncho-pleural fistula) และเกิดภาวะลมรั่วตามมา
ทั้งนี้เนื้อเยื่อของปอดเองจะไม่มีรอยโรคหรือพยาธิสภาพอื่นๆ และสามารถทำงานได้ตามปกติ
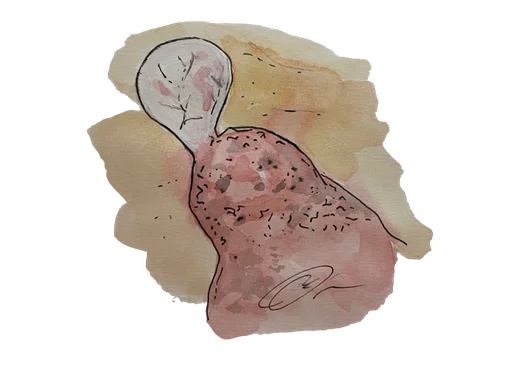
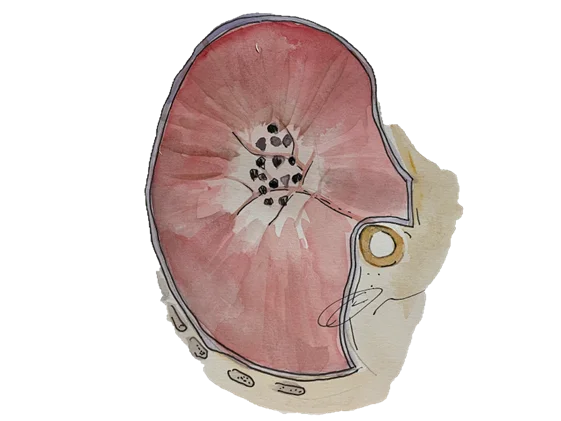
อีกภาวะหนึ่งของลมรั่วในช่องปอดชนิดปฐมภูมิ ที่พบได้ในเพศหญิงวัยมีประจำเดือน คือภาวะเนื้อเยื่อมดลูกเจริญผิดที่อยู่ในช่องอกและกระบังลม(catamenial pneumothorax) โดยเนื้อเยื่อบุมดลูกที่เจริญผิดที่ดังกล่าว เมื่อมาอยู่ที่ปอดและกระบังลมจะยังมีการตอบสนองต่อฮอร์โมนในช่วงประจำเดือน จนเนื้อเยื่อเกิดการสลายตัวตามรอบเดือนและสร้างรอยรั่วบริเวณกระบังลมขึ้นมาจนเกิดรอยเชื่อมระหว่างช่องอกและช่องท้อง และดึงอากาศให้ผ่านเข้ามาจากช่องท้องผ่านทางท่อรังไข่ที่เปิดเชื่อมต่อกับปากมดลูกในระยะที่มีประจำ เดือนจนเป็นสาเหตุให้เกิดภาวะลมรั่วในช่องปอดขึ้น
ภาวะลมรั่วในช่องปอดชนิดทุติยภูมิ (Secondary spontaneous pneumothorax) เป็นภาวะแทรกซ้อนที่เกิดจากเนื้อปอดมีรอยโรคและพยาธิสภาพเดิมอยู่แล้ว เมื่อการดำเนินโรครุนแรงมากขึ้น เนื้อปอดจะเกิดพยาธิสภาพมากขึ้นเรื่อยๆจน ทำให้เกิดรูรั่วระหว่างปอดและเยื่อหุ้มปอด (bronchopleural fistula)ตามมา โรคที่เป็นสาเหตุได้แก่ กลุ่มเนื้องอกในปอด มะเร็งปอด ฝี หนองในปอด(lung abscess) ปอดอักเสบติดเชื้อร่วมกับมีเนื้อตาย(necrotizing pneumonitis) วัณโรคปอดกลุ่มโรคปอดอุดกั้นเรื้อรัง (COPD : Chronic Obstructive Pulmonary Disease) กลุ่มเนื้อเยื่อเกี่ยวพันผิดปกติ กลุ่มที่ได้รับการฉายรังสีรักษาโรคปอดเป็นต้น
อาการและอาการแสดง
ขึ้นอยู่กับความรุนแรงของภาวะลมรั่ว ซึ่งอาจไม่แสดงอาการในผู้ป่วยที่มีลมรั่วปริมาณน้อย หรือมี อาการเจ็บแปลบหน้าอกข้างที่มีลมรั่วตามการหายใจ หายใจเร็วตื้น เหนื่อย แน่นหน้าอก เวียนศีรษะ วูบ
ในผู้ป่วยที่มีลมรั่วรุนแรงมากจะมีอาการแสดงได้แก่ อาการแน่นหน้าอกรุนแรง เหนื่อย หายใจไม่ทัน เขียว หมดสติ หรือเกิดความดันโลหิตต่ำ จนกระทั่งเกิดภาวะหัวใจหยุดเต้นได้และเสียชีวิตได้หากไม่ได้รับการรักษาอย่างทันท่วงที
การวินิจฉัย
ขึ้นอยู่กับประวัติ การตรวจร่างกาย และภาพถ่ายรังสีทรวงอก สิ่งสำคัญคือต้องแยกภาวะฉุกเฉินเร่งด่วน(Tension pneumothorax)ในผู้ป่วยที่มีอาการหมดสติ ช็อค สัญญาณชีพอ่อน หัวใจหยุดเต้น และรีบทำการรักษาเบื้องต้นอย่างเร่งด่วนโดยไม่ต้องรอทำภาพถ่ายรังสี ซึ่งการรักษาภาวะฉุกเฉินอันเป็นอันตรายถึงชีวิตอย่างทันท่วงทีจะสามารถรักษาชีวิตผู้ป่วยไว้ได้ ส่วนในผู้ป่วยที่ไม่มีภาวะเร่งด่วนฉุกเฉิน สามารถใช้การวินิจฉัยจากภาพถ่ายรังสีทรวงอก
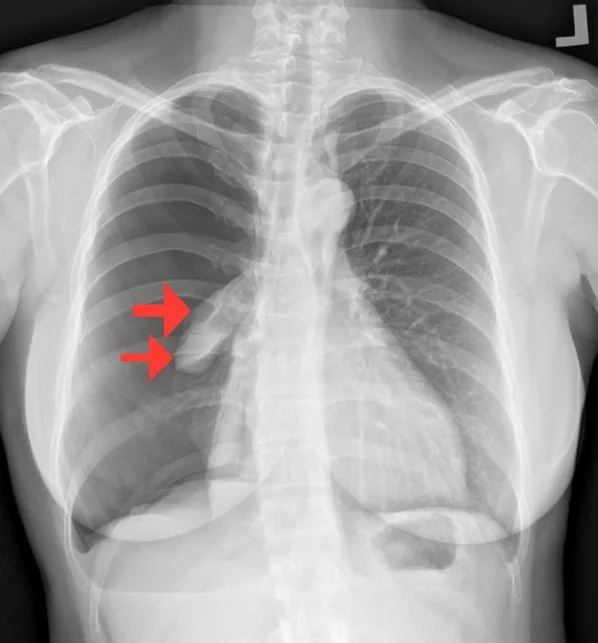
รูปแสดงภาพ X-ray ลมรั่วในช่องปอดขวา ลูกศรแสดงเนื้อปอดที่ถูกลมกดจนแฟบ
ในรายที่มีอาการแสดงของภาวะลมรั่วในช่องปอดแต่ไม่สามารถตรวจพบได้จากภาพรังสีทรวงอก แนะนำให้ทำ Computed Tomography (CT scan) เพราะมีความไวในการตรวจพบภาวะลมรั่วในช่องปอดขนาดเล็กได้
ส่วนในรายที่ระดับความรุนแรงปานกลางเป็นต้นไป (>30%) หรือในรายที่มีลมรั่วน้อยแต่ไม่สามารถรักษาด้วยการเฝ้าระวังได้ หรือใส่สายระบายทรวงอกแล้วไม่ดีขึ้น ควรทำการตรวจด้วย Computed Tomography (CT scan) เพื่อประเมินสาเหตุและพยาธิสภาพ เพื่อวางแผนการรักษาโดยการผ่าตัดต่อไป
การรักษา
การรักษาภาวะลมรั่วในช่องปอดขึ้นอยู่กับความรุนแรงของโรค ในกรณีมีลมรั่วขาดเล็กและไม่มี อาการแพทย์ผู้รักษาอาจวินิจฉัยว่าสามารถหายเป็นปกติได้เองโดยไม่ต้องตรวจเพิ่มเติม
แต่ในกรณีลมรั่วที่มีขนาดใหญ่หรือมีอาการแสดง ผู้ป่วยจำเป็นต้องได้รับการตรวจวินิจฉัยและรักษาเพิ่มเติมตามข้อบ่งชี้
ทางเลือกในการรักษา

1.การสังเกตุอาการและติดตามภาพรังสีทรวงอกเป็นระยะทุกๆ 3-6 ชั่วโมงจนปลอดภัย สามารถ ทำได้ในผู้ป่วยที่ไม่มีอาการหรือมีอาการน้อย ระดับความรั่วน้อย และสัญญาณชีพปกติ
2.การเจาะดูดลมออก (Thoracocenthesis) และติดตามภาพรังสีทรวงอกเป็นระยะ สามารถทำได้ในผู้ป่วยที่มี อาการน้อย และระดับความรั่วน้อย
3.การใส่สายระบายทรวงอกขนาดเล็กโดยใช้ภาพถ่ายรังสีนำทาง (Imaging-guided percutaneous drainage) สามารถทำในผู้ป่วยที่มีอาการทุกราย หรือมีระดับความรั่วน้อยเป็นต้นไป
4.ใส่ท่อระบายทรวงอกมาตรฐานผ่านแผลทางช่องอก (Chest tube drainage) โดยสามารถทำหัตถการในผู้ป่วยที่มีอาการทุกราย หรือมีระดับความรั่วน้อยเป็นต้นไป
5.การรักษาโดยการผ่าตัด สามารถแก้ไขทั้งพยาธิสภาพของปอดได้โดยตรง(Primary repair เช่นตัดถุงลมที่รั่วออก: blebectomy, Bullectomy หรือทำการเย็บซ่อมรอยรั่วโดยตรง : bronchopleural fistula repair) และ สามารถทำหัตถการเพื่อป้องกันการเกิดซ้ำได้(Prophylaxis procedure: pareital pleuractomy, pleural abrasion, talc spray pleurodesis )
ในปัจจุบันการพัฒนาการผ่าตัดชนิดแผลเล็กฟื้นตัวเร็วได้เข้ามามีบทบาทในการรักษามากขึ้น ทำให้ได้ผลการรักษาที่ดียิ่งขี้น ความเสี่ยงต่ำ ลดความเจ็บปวดจากการผ่าตัด ลดระยะเวลาการนอนโรงพยาบาล ซึ่งส่งผลให้คุณภาพชีวิตของผู้ป่วยดีขึ้น โดยหลังผ่าตัดมีโอกาสเกิดภาวะลมรั่วซ้ำได้ประมาณน้อยกว่า 1%
5.การใส่สารกระตุ้นให้ปิดรูรั่ว(Chemical pleurodesis) โดยใส่สารกระตุ้นให้เกิดการบวนการอักเสบ(Inflammatory process) เพื่อกระตุ้นให้เกิดพังผืด(pleural adhesion) ผ่านทางท่อระบายทรวงอก(chest tube)เข้าไปในช่องเยื่อหุ้มปอด(Pleural space) ใช้สำหรับผู้ป่วยที่มีความเสี่ยงสูงหากต้องผ่าตัด หรือในผู้ป่วยที่มีโรคร่วม ไม่สามารถทนการดมยาสลบได้เป็นต้น อย่างไรก็ตามเนื่องจากวิธีนี้ไม่ได้ทำการแก้ไขที่สาเหตุจึงมี โอกาสการเกิดซำ้ได้ประมาณ 10%
การผ่าตัดสำหรับภาวะลมรั่วในช่องปอด
ข้อบ่งชี้ในการผ่าตัดภาวะลมรั่วในช่องปอดชนิดปฐมภูมิ (spontaneous pneumothorax) แบ่งเป็น
- ลมรั่วครั้งแรก (First episode) ที่มีภาวะดังต่อไปนี้ร่วมด้วย
- มีลมรั่วต่อเนื่องไม่หยุด(Prolong air leakage)
- ปอดยุบไม่มีการขยายตัวของปอด(non-reexpansion of the lung)
- ลมรั่วทั้งสองข้าง(bilateral pneumothorax)
- มีเลือดในช่องอก (hemothorax)
- ภาวะลมรั่วในช่องปอดที่มีภาวะฉุกเฉินเร่งด่วนเป็นอันตรายต่อชีวิต(Tension pneumothorax)
- ปอดยุบสมบูรณ์(complete pneumothorax)
- มีถุงลมขนาดใหญ่(large bullae)
- ผู้ป่วยประกอบอาชีพที่มีความเสี่ยง เช่น นักบิน นักดำนำ้ เป็นต้น
- ผู้ป่วยที่มีโรคทางจิตเวช
- ถิ่นที่อยู่อาศัยไม่สามารถเข้าถึงสถานพยาบาลได้อย่างรวดเร็ว
- ลมรั่วครั้งที่สองเป็นต้นไป (Second episide)
- เกิดซำ้ข้างเดียวกัน (ipsilateral pneumothorax)
- เกิดซ้ำด้านตรงข้าม (contralateral pneumothorax)
หลักการในการรักษาโดยการผ่าตัด
- แก้ไข พยาธิสภาพหลัก(primary lesion) ที่ทำให้เกิด bronchopleural fistula เช่น หากมีถุงลมรั่ว ให้ผ่าตัดนำถุงนั้นออก (blebectomy/bullectomy) โดยสามารถตัดและเย็บแบบมาตรฐานหรือใช้อุปกรณ์ตัดและเย็บแบบอัตโนมัติ โดยทั้งสองวิธีมีความปลอดภัยไม่ต่างกัน หากมีลมรั่วบริเวณอื่นก็สามารถเย็บซ่อมได้โดยตรง ในบางรายที่มีพยาธิสภาพรุนแรงอาจจำเป็นต้องตัดปอดกลีบที่รั่วออกทั้งกลีบ

เทคโนโลยีในการผ่าตัด
2.การทำหัตถการเพื่อป้องกันการเกิดซ้ำ(Prophylaxis procedure) จุดประสงค์เพื่อให้เกิดอักเสบ (inflamatory process) และกระตุ้นให้เกิดพังผืด(pleural adhesion) โดยสามารถทำได้ดังนี้
- การผ่าตัดเพื่อลอกเยื่อหุ้มปอดบริเวณผนังช่องอกออก(Parietal pleurectomy) สามารถป้องกันลมรั่วซ้ำได้มากกว่า 99% โดยต้องระมัดระวังเรื่องภาวะเลือดออกหลังผ่าตัด
- การขูดเยื่อหุ้มปอดให้เกิดแผลโดยไม่ต้องลอกออกทั้งหมด(Pleural abrasion) ใช้ในกรณีที่ผู้ป่วยมีความเสี่ยงสูงในการเกิดเลือดออกหลังผ่าตัด สามารถป้องกันลมรั่วซ้ำได้มากกว่า 97%
- การใช้สารเคมีเป็นตัวกระตุ้นให้เกิดปฏิกิริยาการอักเสบ(Chemical pleurodesis : Talcum poudrage pleurodesis) ทำในรายที่ไม่สามารถทำการลอกหรือขูดเยื่อหุ้มปอดได้ จะช่วยลดอัตราการเกิดลมรั่วซ้ำได้ประมาณ 90%
เทคโนโลยีในการผ่าตัด
การผ่าตัดช่องปอดแบบแผลเล็กใช้กล้องช่วยผ่าตัด (VATS or Video Assisted Thoracoscopic Surgery) เป็นการรักษาที่ปลอดภัยและเกิดประโยชน์สูงสุด เนื่องจากเป็นการผ่าตัดที่ผู้ป่วยฟื้นตัวได้เร็ว เลือดออกน้อย และสามารถแก้ไขได้ทั้งสาเหตุและการป้องกันการเกิดลมรั่วในช่องปอดซ้ำ โดยสามารถทำได้ทั้งผ่าตัดแบบ single port(แผลผ่าตัด 1 รู) หรือ multiport(แผลผ่าตัด 2-4 รู)
โดยการผ่าตัดโดยการส่องกล้องจะมีระยะการนอนโรงพยาบาลสั้นกว่าการผ่าตัดทรวงอกแบบเปิดแผลขนาดใหญ่
การผ่าตัดทรวงอกโดยใช้กล้องช่วยผ่าตัดเป็นตัวเลือกที่มีความเหมาะสมเมื่อเทียบกับการผ่าตัดแบบเปิดแผลใหญ่ที่ช่องอกซึ่งจะทำในกรณีที่ไม่สามารถเข้าถึงการรักษาในรูปแบบส่องกล้องได้ ส่วนการผ่าตัดโดยใช้หุ่นยนต์สามารถทำได้เฉพาะในสถานพยาบาลขนาดใหญ่ที่ต้องลงทุนสูง
สรุป
จากข้อมูลที่กล่าวมา จะเห็นได้ว่าภาวะลมรั่วในช่องปอด เป็นภาวะความเจ็บป่วยที่ส่งผลต่อความปลอดภัยและคุณภาพชีวิตและการประกอบอาชีพ เกิดได้กับผู้ป่วยในทุกช่วงชีวิต แม้เป็นผู้ป่วยอายุน้อย ทั้งชายและหญิง รวมถึงในผู้ป่วยที่มีโรคประจำตัว เช่นถุงลมโป่งพอง
ในประเทศไทยเทคโนโลยีการผ่าตัดรักษาภาวะลมรั่วในช่องปอดได้มีการพัฒนาไปอย่างมาก ปัจจุบันการผ่าตัดโดยการส่องกล้องเป็นการรักษาหลักที่ได้ประโยชน์สูงทั้งในด้านการรักษาและป้องกัน เป็นรูปแบบการรักษาที่มีประสิทธิภาพ แผลมีขนาดเล็ก ลดความเจ็บปวดหลังผ่าตัด ฟื้นตัวไว ลดระยะการนอนโรงพยาบาล และทำให้ผู้ป่วยสามารถกลับไปดำเนินชีวิตประจำวันและกลับไปประกอบอาชีพและกิจกรรมได้ตามปกติอย่างรวดเร็ว และมีคุณภาพชีวิตที่ดีขึ้น
Reference
- ศุภฤกษ์ เจียรผัน. Surgical aspect of pleural and pulmonary disease. ใน: เอกสารประกอบ การสอนสำหรับนักศึกษาแพทย์ชั้นปีที่ 5 คณะแพทยศาสตร์ศิริราชพยาบาล
มหาวิทยาลัยมหิดล; 2567.
- S Korom et al. Catamenial pneumothorax revisited: Clinical approach and systematic
review of the literature. J Thorac Cardiovasc Surg 2004;128:502-8.
- Marcello Ceccaroni · Giovanni Roviglione, et al. Minimally invasive treatment of
diaphragmatic endometriosis: a 15‐year single referral center’s experience on 215 patients.
Surgical Endoscopy (2021) 35:6807–6817.
- Roberts ME, et al. British Thoracic Society Guideline for pleural disease. Thorax 2023;0:1–
34.
- British Thoracic Society clinical statement on pleural procedures. Thorax 2023.
- MacDuff A, Arnold A, Harvey J, et al. Management of spontaneous pneumothorax: British
Thoracic Society pleural disease guideline 2010. Thorax 2010;65 Suppl2:ii18–31.
- Lo Cicero, J , Feins, RH, Colson, YL, Rocco, G, editors. Pneumothorax. Shields’ General
Thoracic Surgery. 8th ed. Philadelphia: Wolters Kluwer, 2018;1473–1493.