ภาวะน้ำและหนองในช่องปอด
(Pleural effusion and empyema thoracis)
ในช่องเยื่อหุ้มปอดจะมีการผลิตของเหลวที่มีผลช่วยหล่อลื่นและประสานการเคลื่อนไหวของปอด และผนังหน้าอก โดยจะมีการดูดกลับของเหลวในอัตราที่สมดุลกัน การขาดความสมดุลของการสร้างและการดูดซึมกลับของของเหลวจะส่งผลให้เกิดการสะสมของของเหลวในบริเวณช่องอก (pleural effusion) ซึ่งส่งผลให้เกิดภาวะแทรกซ้อนตามมา เช่น ไอ เหนื่อยง่าย หายใจไม่สุด หรือของเหลวที่สะสมเกิดการติดเชื้อจนกลายเป็นหนองในช่องอก(empyema thoracis)
Table of content
กลไกการเกิดของเหลวในช่องปอด
- การเปลี่ยนแปลงคุณสมบัติการซึมผ่านของเยื่อหุ้มปอด (pleural membrane permeability)
- การลดลงของแรงดึงของเหลวในหลอดเลือด (intravascular oncotic pressure)
- การเพิ่มขึ้นของแรงดันสารน้ำในหลอดเลือดฝอย (capillary hydrostatic pressure)
- การอุดกั้นของอวัยวะน้ำเหลือง (Lymphatic structure)
- ความผิดปกติของตำแหน่งที่ดูดซึมกลับของเหลว
สาเหตุ
สาเหตุหลักที่พบบ่อยที่สุดของการเกิดขอบเหลวในช่องเยื่อหุ้มปอดคือการติดเชื้อในปอด ซึ่งทำให้มีการสร้างสารการอักเสบ(inflammatory cytokines)ขึ้น และชักนำให้เม็ดเลือดขาวชนิดนิว
โตรฟิล(neutrophils)มาสะสม ส่งผลให้มีการเปลี่ยนแปลงความดันต่างๆของหลอดเลือดฝอยในปอด และการเปลี่ยนแปลงของคุณสมบัติการซึมผ่าน(pleural membrane permeability) ส่งผลให้มีของเหลวสะสมมากขึ้น
หากไม่ได้รับการรักษาที่ถูกต้องในระยะเวลาที่เหมาะสมจะทำให้ความรุนแรงของโรคมากขึ้น กลายเป็นหนองในช่องปอดตามมา(empyema thoracis)
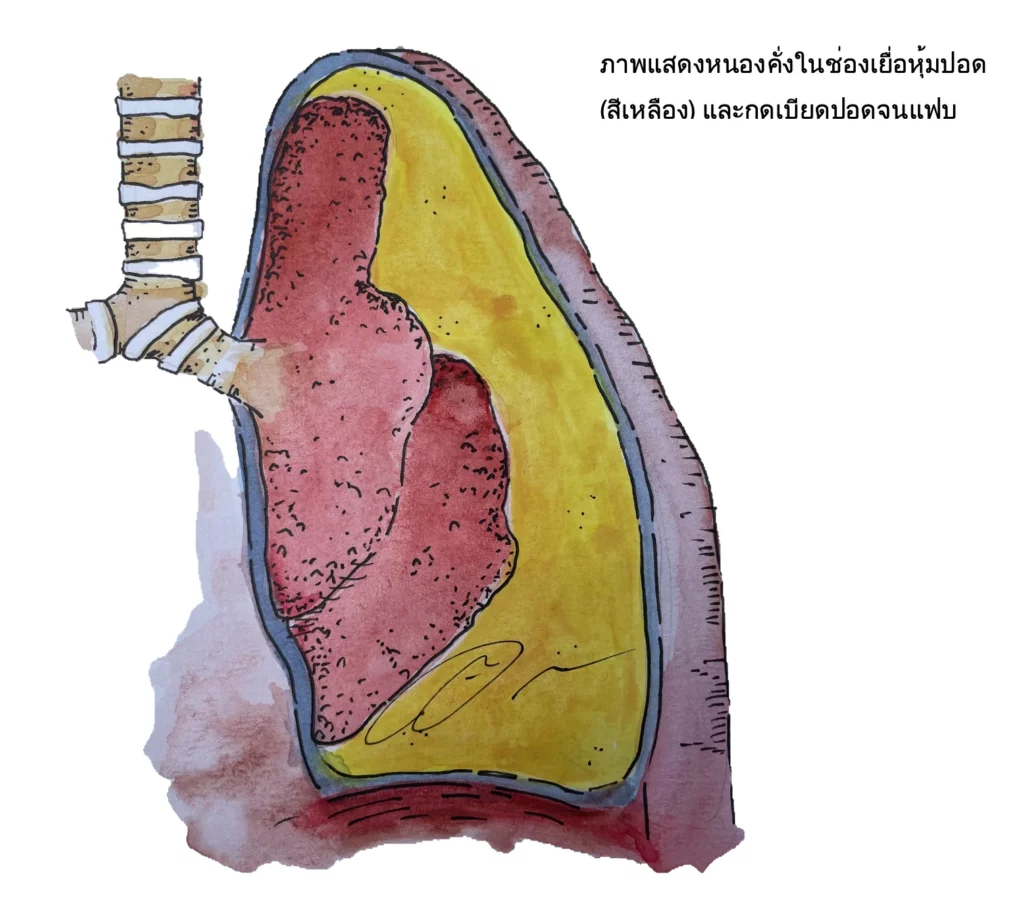
ระยะของโรค
แบ่งตาม ระยะเวลา และลักษณะของเหลวที่พบเป็น 3 ระยะ ดังนี้
1. ระยะที่ 1 หรือ Exudative phase พบในช่วงเวลา 0-2 สัปดาห์นับตั้งแต่เริ่มมีความผิดปกติ ซึ่งเกิดจากการขาดสมดุลของการผลิตและการดูดซึมกลับของของเหลว ของเหลวที่พบจะค่อนข้างใส ไหลเวียนไปได้ทั่วทั้งช่องเยื่อหุ้มปอด อาจพบเส้นใยโปรตีน(fibrin)ปนอยู่โดยของเหลวที่พบมักตรวจไม่พบเชื้อ
2. ระยะที่ 2 หรือ Fibrinopurulent phase พบในช่วงเวลา 1-6 สัปดาห์นับตั้งแต่เริ่มมีความผิดปกติ ซึ่งจะมีการกระตุ้นกลไกลการแข็งตัวของเลือด, การลดสลายของเส้นใยโปรตีนไฟบริน ทำให้มีเส้นใยโปรตีนสะสมมากขึ้น ลักษณะของเหลวจะเป็นหนองขุ่นข้นเหนียวหนืด เส้นใยโปรตีนปริมาณมาก ลักษณะเป็นน้ำหนองและเริ่มมีการสร้าง ปลอกแคปซูลรอบๆน้ำที่สะสม เปลือกของ capsule จะไม่หนามาก เยื่อหุ้มปอดทั้งชั้นนอกและชั้นในจะเริ่มหนาตัว เยื่อหุ้มปอดชั้นในจะเริ่มรัดปอดมากขึ้น ทำให้ปอดขยายตัวได้น้อยลงขณะหายใจของเหลวมักตรวจพบเชื้อแบคทีเรีย
3. ระยะที่ 3 หรือ Organizing phase พบในช่วงเวลา 5 สัปดาห์ขึ้นไปนับตั้งแต่เริ่มมีความผิดปกติ จะพบหนองเหนียวข้น ร่วมกับการหนาตัวของเยื่อหุ้มปอดมากขึ้น ระยะนี้ปอดจะถูกกดเบียดมาก และไม่ขยายตามการหายใจ หนองที่นำไปตรวจมักตรวจไม่พบ bacteria
อาการและอาการแสดง
ผู้ป่วยส่วนใหญ่มักมีไข้นำมาก่อน ตามด้วยอาการแสดงทางระบบทางเดินหายใจ เช่น ไอ เหนื่อยง่าย หายใจแล้วเจ็บแปลบบริเวณทรวงอก หายใจไม่สุด
การตรวจวินิจฉัย
- การตรวจภาพถ่ายรังสีทรวงอก (chest X-ray)
- การเจาะดูดหนอง
การรักษา
สาเหตุของโรคส่วนใหญ่มาจากการติดเชื้อในปอด ดังนั้นจึงต้องให้ยาฆ่าเชื้อ
หากพบในระยะที่มีหนองปริมาณมาก การรักษาเฉพาะจะขึ้นกับระยะของโรค
วิธิการรักษา
- ระบายน้ำจากช่องทรวงอกออกโดยใช้เข็มเจาะดูดออกเป็นระยะ(Thoracentesis)
- ใส่สายระบายช่องทรวงอก (Intercostal Chest Drain :ICD)
3. การผ่าตัดเพื่อระบายหนอง ซึ่งจะช่วยลดอัตราการนอนโรงพยาบาลและช่วยให้อาการดีขึ้นได้เร็ว โดยสามารถทำได้ทั้งการผ่าตัดส่องกล้องแผลเล็ก (VATS) หรือการผ่าตัดชนิดเปิดเข้าช่องอก(open thoracotomy)
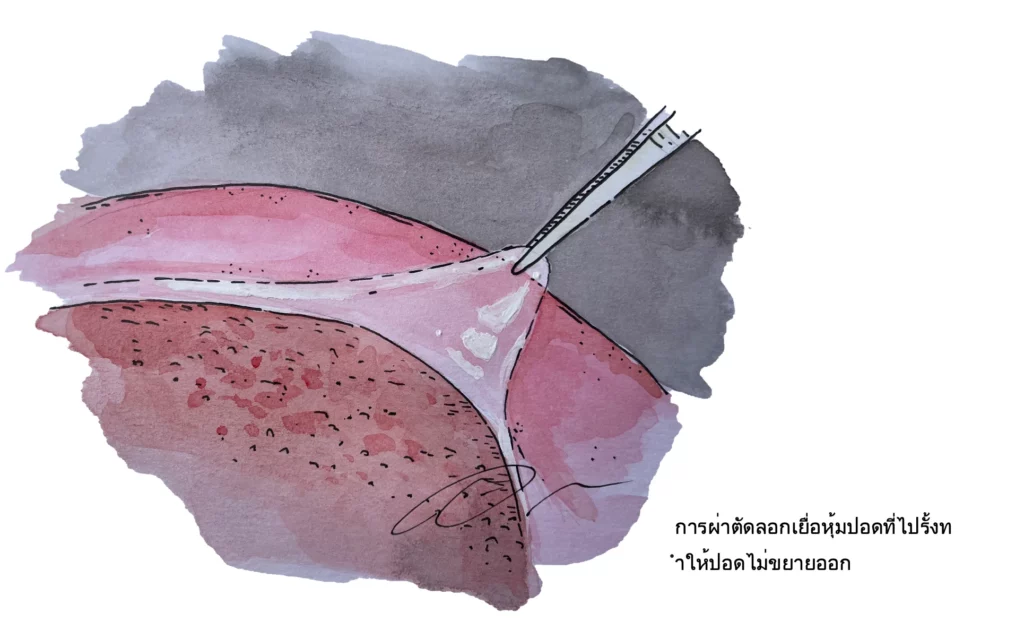
ในระยะที่มีของเหลวมากข้นเป็นหนองและมีเศษเนื้อเยื่อไฟบรินปนปริมาณมาก การระบายของเหลวออกโดยการผ่าตัด(Surgical drainage) จะสามารถนำหนองและเศษเยื่อต่างๆออก และทำความสะอาดช่องทรวงอกร่วมกับทำการลอกเยื่อหุ้มปอดที่ดึงรั้งเนื้อปอดไว้ออก(decortication) จะทำให้ปอดกลับมาขยายออกตามการหายใจได้เป็นปกติ
ในผู้ป่วยบางรายที่ไม่สามารถผ่าตัดได้ เนื่องจากมีโรคร่วมที่อันตราย สามารถใช้ยาเข้าไปกำจัดไฟบริน(fibrinolytic agents) ผ่านสายระบายทรวงอก การรักษาได้ผลดีพอสมควร
การรักษาโดยการผ่าตัด
- 1. ระบายหนองและของเหลวในช่องอก

2. นำเนื้อเยื่อและเยื่อหุ้มปอดที่ติดเชื้อออก
3. ลอกเยื่อหุ้มปอดออกเพื่อให้เนื้อปอดขยาย
ทั้งนี้ในระยะที่ 1, 2 สามารถผ่าตัดชนิด ส่องกล้องแผลเล็กได้ ซึ่งเป็นการผ่าตัดที่มีประสิทธิภาพช่วยลดภาวะแทรกซ้อนหลังผ่าตัด และลดระยะเวลาการนอนในโรงพยาบาลด้วย
ในระยะที่ 3 การผ่าตัดแบบเปิดแผลที่หน้าอกจะเหมาะสมกว่า เนื่องจากเป็นเรื้อรังจนพังผืดในช่องอกมักเหนียวและมีปริมาณมากและช่องทรวงอกมักจะไม่มีช่องว่างเพียงพอสำหรับอุปกรณ์
ในระยะนี้หนองจะไปกดเนื้อปอด ดึงรั้งให้ปอดไม่ขยายตัว ผู้ป่วยจะเหนื่อยจากการหายใจไม่เต็มที่ การรักษาที่สำคัญคือการลอกเยื่อหุ้มปอดออก (decortication)ให้มากที่สุด เพื่อให้ปอดสามารถกลับมาขยายได้เต็มที่ เพิ่มพื้นที่ปอดสำหรับการหายใจ
นอกจากการผ่าตัดแล้วผู้ป่วยจะได้รับยาปฏิชีวนะทางหลอดเลือดอย่างเหมาะสมจนอาการดีขึ้น และได้รับการดูแลเรื่องความปวดเพื่อป้องกันภาวะ แทรกซ้อนต่อระบบหายใจ การกายภาพบำบัดฟื้นฟู รวมถึงการออกกำลังปอดและการฝึกการ หายใจ จะสามารถทำให้ผู้ป่วยกลับมาใช้ชีวิตปกติได้เร็วขึ้น
Reference
- ศุภฤกษ์ เจียรผัน. Surgical aspect of pleural and pulmonary disease. ใน: เอกสารประกอบ การสอนสำหรับนักศึกษาแพทย์ชั้นปีที่ 5 คณะแพทยศาสตร์ศิริราชพยาบาล
มหาวิทยาลัยมหิดล; 2567. - Lo Cicero, J , Feins, RH, Colson, YL, Rocco, G, editors. Parapneumonic effusion, empyema and fibrothorax. Shields’ General Thoracic Surgery. 8th ed. Philadelphia: Wolters Kluwer,2018;1513–1534.
- Roberts ME, et al. British Thoracic Society Guideline for pleural disease. Thorax 2023;0:1– 34.
- British Thoracic Society clinical statement on pleural procedures. Thorax 2023.