ต่อมไทมัส เป็นอวัยวะในระบบการสร้างภูมิคุ้มกันของร่างกาย มีรูปร่างเหมือนผีเสื้อกางปีกวางตัวอยู่ระหว่างกระดูกหน้าอกและเยื่อหุ้มหัวใจ มีบทบาทในการสร้างและกระตุ้นการสร้างเม็ดเลือดขาวชนิด T-cell เพื่อปกป้องร่างกายและต่อสู้กับเชื้อโรคร้าย โดยต่อมไทมัสจะทำงานเยอะที่สุดตั้งแต่ก่อนแรกคลอด และค่อยๆลดบทบาทลงจนถึงวัยรุ่น จากนั้นจะเริ่มฝ่อไปกลายเป็นเนื้อเยื่อไขมัน และไม่มีบทบาทในระบบภูมิคุ้มกันอีกต่อไป ดังนั้นในวัยผู้ใหญ่ต่อมไทมัสจึงไม่มีประโยชน์กับร่างกาย
Table of Contents
เนื้องอกต่อมไทมัส
พบได้น้อยประมาณ 2-3 ราย ต่อล้านคนต่อปี มีหลายชนิด ส่วนใหญ่ส่วนใหญ่ที่พบคือเนื้องอกต่อมไทมัสที่เรียกว่าไทโมม่า (thymoma) โดยสาเหตุยังไม่ทราบแน่ชัดแต่มีความเกี่ยวโยงกับยีนกลายพันธุ์บางชนิด โดยสภาพแวดล้อมยังไม่พบว่ามีผลต่อการเกิดเนื้องอกชนิดนี้ เนื่องจากเป็นเนื้องอกที่โตช้าและส่วนใหญ่ลุกลาม ช้า สมัยก่อน เนื้องอกกลุ่มนี้จึงถูกจัดอยู่ในกลุ่มเนื้องอกที่ไม่ใช่มะเร็ง แต่ในปัจจุบันมีหลักฐานหลายอย่างที่พบว่าเนื้องอกชนิดนี้คือมะเร็งที่ลุกลามอย่างช้าๆ ดังนั้นในปัจจุบันจึงถือว่าเนื้องอกชนิดนี้เป็นมะเร็งและต้องได้รับการรักษาตามมาตรฐานของการรักษามะเร็ง
อาการแสดง
คนไข้ 30% จะไม่มีอาการ มักตรวจพบ ด้วยความบังเอิญจากการตรวจร่างกายระบบอื่น คนไข้กลุ่มนี้มักเป็นในระยะเริ่มต้น จึงมีโอกาสรักษาหายขาดสูง คนไข้อีกประมาณ 30% มาด้วยอาการของกลุ่มโรคกล้ามเนื้ออ่อนแรงหนังตาตก (MG, myasthenia gravis) โดยกลุ่มนี้ก็มักจะพบในระยะเริ่มต้นเช่นกัน คนไข้ ประมาณ 40% มาด้วยอาการที่เกิดจากการกดเบียดของก้อน เช่นเจ็บแน่นหน้าอก กลืนลำบาก หายใจลำบากเป็นต้น ซึ่งคนไข้กลุ่มนี้ ก้อนมักจะมีขนาดใหญ่และระยะของโรคเริ่มลุกลามขึ้น
การแบ่งความรุนแรงและระยะของโรค
จะพิจารณาเป็นสองระบบคือ
1 ชนิดของเซลล์
2 ขนาดและการลุกลามไปยังอวัยวะข้างเคียง
1 ชนิดของเซลล์
ชนิดเอ เซลล์ที่พบจะเป็นเซลล์เยื่อบุรูปกระสวยที่กลายเป็นเซลล์มะเร็ง มีเซลล์ต่อมไทมัส(thymocytes) แทรกอยู่เล็กน้อย
จะเป็นชนิดที่ลุกลามน้อย โตช้าๆ
ชนิดเอบี เป็นเซลล์ที่เป็นชนิดเอ แต่มีสัดส่วนของเซลล์น้ำเหลือง Lymphocyte ที่ผิดปกติแทรกอยู่ในสัดส่วนเท่าๆกัน ลุกลามน้อย โตช้า
ชนิดบี แยกเป็น
บี 1 มีเซลล์น้ำเหลือง Lymphocyte ที่ผิดปกติเป็นจำนวนมาก ร่วมกับเซลล์ต่อมไทมัสที่ผิดปกติปะปนกัน ลุกลามน้อย โตช้า
บี 2 มีเซลล์น้ำเหลือง Lymphocyte ที่ผิดปกติร่วมกับเซลล์เยื่อบุที่ผิดปกติปะปนกับเซลล์ต่อมไทมัสที่ผิดปกติ โตเร็ว พบการลุกลามไปอวัยวะข้างเคียงได้เร็วและบ่อย
บี 3 มีเซลล์น้ำเหลือง Lymphocyte ที่ผิดปกติสัดส่วนน้อย ร่วมกับเซลล์เยื่อบุชนิดกระสวยที่ผิดปกติปะปนกับเซลล์ต่อมไทมัสที่ผิดปกติ มักอยู่บริเวณข้างๆหลอดเลือดที่เลี้ยงต่อมไทมัส
โตเร็ว พบการลุกลามไปอวัยวะข้างเคียงได้เร็วและบ่อย
2 ขนาดและการลุกลามไปยังอวัยวะข้างเคียง
แบ่งตาม TNM staging 9th edition ( T: ลักษณะก้อน N:การลุกลามไปต่อมน้ำเหลือง M: การลุกลามไปอวัยวะอื่นๆ)

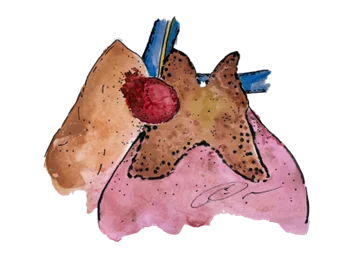
ระยะที่ 1 ก้อนอยู่ในต่อมไทมัส อาจอยู่ในแคปซูลหรือมีการโตออกนอกแคปซูลก็ได้ อาจลุกลามไปยังเยื่อหุ้มปอดที่คลุมต่อมไทมัสอยู่ แต่ยังไม่ลุกลามไปยังเยื่อหุ้มหัวใจ ยังไม่มีการแพร่ไปที่ต่อมน้ำเหลือง
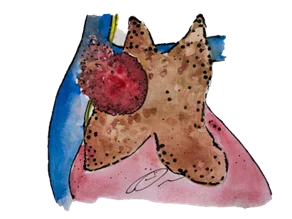
ระยะที่ 2 ก้อนลุกลามไปยังเยื่อหุ้มหัวใจ ปอด หรือเส้นประสาทที่ไปเลี้ยงกระบังลม ยังไม่มีการแพร่ไปที่ต่อมน้ำเหลือง
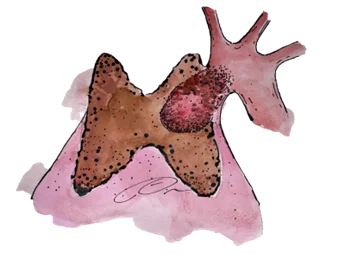
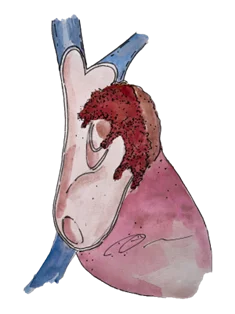
ระยะที่ 3A ก้อนลุกลามไปเส้นเลือดดำใหญ่ส่วนบน เส้นเลือดดำที่พาดผ่านคอ ผนังหน้าอก หรือเส้นเลือดปอดที่อยู่นอกเยื่อหุ้มหัวใจ ยังไม่มีการแพร่ไปที่ต่อมน้ำเหลือง
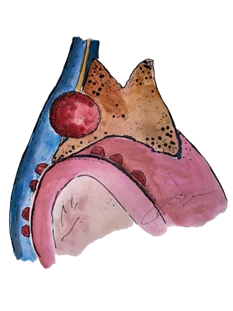
ระยะที่ 3B ก้อนลุกลามไปที่เส้นเลือดแดงใหญ่ เส้นเลือดปอดที่อยู่ในเยื่อหุ้มหัวใจ หัวใจ หลอดลมหรือหลอดอาหาร ยังไม่มีการแพร่ไปที่ต่อมน้ำเหลือง
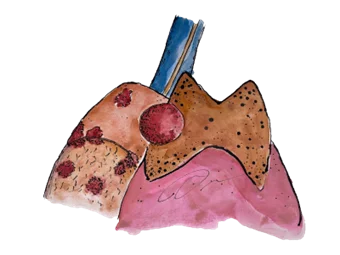
ระยะที่ 4A ก้อนทุกขนาด พบการแพร่ไปที่ต่อมน้ำเหลืองด้านหน้าเยื่อหุ้มหัวใจ หรือพบก้อนมะเร็งแยกกระจายออกไปบริเวณเยี่อหุ้มหัวใจหรือเยื่อหุ้มปอด
ระยะที่ 4 Bก้อนทุกขนาด ร่วมกับพบการแพร่ไปที่ต่อมน้ำเหลืองส่วนลึกในช่องอกหรือบริเวณคอ อาจพบก้อนมะเร็งแยกกระจายออกไปในปอดหรืออวัยวะอื่นๆนอกช่องอก
การรักษา
การรักษาที่ดีที่ดีที่สุดคือการผ่าตัดก้อนมะเร็งรวมทั้งต่อมไทมัสออกทั้งหมด ถึงแม้ว่าจะมีการลุกลามไปยังอวัยวะข้างเคียงที่มีผลต่อชีวิต ก็ยังสามารถผ่าตัดได้ โดยผ่าตัดนำอวัยวะที่ถูกลุกลามออกไปด้วยกันทั้งหมด เช่นปอดบางส่วน เยื่อหุ้มหัวใจผนังหน้าอก เป็นต้น หากลุกลามไปยังหลอดเลือดดำก็ยังสามารถผ่าตัดออกและตัดต่อหลอดเลือดดำได้ เช่นกัน
แต่หากลุกลามไปยังอวัยวะสำคัญที่เสี่ยงต่อชีวิตเช่นเส้นเลือดแดงใหญ่หรือหัวใจ การผ่าตัดมีความเสี่ยงสูง จึงแนะนำให้ใช้วิธีการอื่นเช่นการให้ยาเคมีบำบัดหรือการฉายแสงจะปลอดภัยกว่า

ทางเลือกในการรักษา
หากยังอยู่ในระยะต้นๆ หรือลุกลามไปอวัยวะข้างเคียงที่ไม่เยอะสามารถ ผ่าตัดโดยการส่องกล้องแผลเล็กหรือผ่าตัดโดยใช้หุ่นยนต์ช่วยผ่าตัดได้
- ผ่าตัดส่องกล้องแผลเล็ก จะมีข้อได้เปรียบคือขนาดแผลเล็ก ฟื้นตัวไว ลดความเจ็บปวดหลังการผ่าตัด เสียเลือดน้อยมาก สามารถกลับไปใช้ชีวิตตามปกติได้เร็ว
- ใช้หุ่นยนต์ช่วยผ่าตัด เป็นการผ่าตัดที่ดีที่สุดหากอยู่ในสถานพยาบาลที่สามารถผ่าตัดได้
ข้อได้เปรียบ : แขนหุ่นยนต์สามารถเข้าถึงบริเวณที่เล็กแคบได้นุ่มนวลและแม่นยำ แผลเล็ก ฟื้นตัวไว เจ็บน้อย เสียเลือดน้อยมาก
ส่วนการผ่าตัดแบบเปิดแผลบริเวณหน้าอกใช้ในกรณีก้อนลุกลามไปอวัยวะที่อันตราย ทำให้สามารถควบคุมการผ่าตัดได้อย่างปลอดภัย
Reference
- NCCN guidelines version 2.2024 ; Thymomas and thyme carcinomas.
2 . Enrico Ruffini et al. The International Association for the Study of Lung Cancer Thymic
Epithelial Tumors Staging Project: Proposal for a Stage Classification for the Forthcoming
(Ninth) Edition of the TNM Classification of Malignant Tumors. Journal of Thoracic Oncology
Vol. 18 No. 12: 1655–1671.
- Geanphun, S., & Sakiyalak, P. (2019). Survival and Factors Predictive of Survival in Patients
with Thymic Carcinoma. Siriraj Medical Journal, 71(6), 472–479
- N. Girard et al. Thymic epithelial tumours: ESMO Clinical Practice Guidelines for diagnosis,
treatment and follow-up. Annals of Oncology 26 (Supplement 5): v40–v55, 2015
- Robert J Cerfolio et al. (2011) ; Starting a Robotic Program in General Thoracic Surgery : Why, How, and Lessons learned. Ann Thorac Surg, 2011; 91:1729-37.