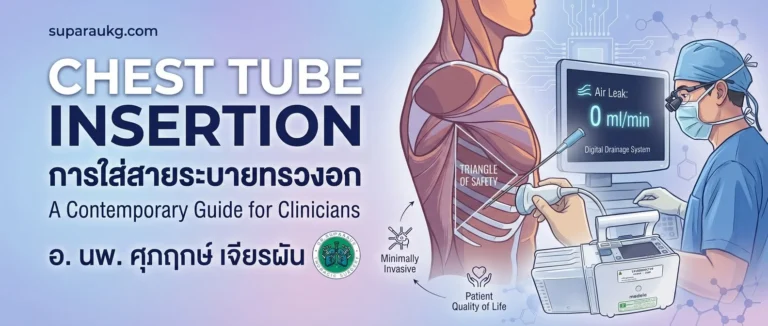
บทนำ
การใส่สายระบายทรวงอก (Intercostal Drainage – ICD) หรือ Tube Thoracostomy ถือเป็นหัตถการพื้นฐานที่สำคัญยิ่งในเวชปฏิบัติทางศัลยกรรมทรวงอก อายุรศาสตร์โรคปอด และเวชศาสตร์ฉุกเฉิน วัตถุประสงค์หลักของหัตถการนี้คือการนำสารน้ำ(Fluid) ลม (Air) เลือด (Blood) หรือหนอง (Pus) ออกจากช่องเยื่อหุ้มปอด (Pleural space) เพื่อกู้คืนแรงดันลบ (Negative intrapleural pressure) ตามสรีรวิทยาปกติ ซึ่งจะช่วยให้ปอดที่แฟบตัว (Collapsed lung) สามารถขยายตัวกลับมาทำหน้าที่แลกเปลี่ยนก๊าซได้ตามปกติ
ในช่วงทศวรรษที่ผ่านมา องค์ความรู้และแนวทางเวชปฏิบัติเกี่ยวกับการรักษาโรคเยื่อหุ้มปอดได้มีการพัฒนาไปอย่างมาก จากในอดีตที่เน้นการทำหัตถการเชิงรุก (Aggressive intervention) ด้วยการใส่สายระบายขนาดใหญ่ และการนอนโรงพยาบาลเป็นเวลานาน มาสู่ยุคของการรักษาแบบ “แผลเล็กฟื้นตัวไว” (Minimally invasive) ที่เน้นคุณภาพชีวิตของผู้ป่วยเป็นหลัก การใช้สายระบายขนาดเล็ก (Small-bore catheters) การรักษาแบบผู้ป่วยนอก (Ambulatory management) และการใช้เทคโนโลยีการรักษาต่างๆได้เข้ามามีบทบาทในการรักษาผู้ป่วยมากขึ้น
กายวิภาคศาสตร์และสรีรวิทยาของช่องเยื่อหุ้มปอด (Anatomy and Physiology)
ความเข้าใจถึงกลไกทางสรีรวิทยาที่ซับซ้อนภายในช่องอก เป็นพื้นฐานที่สำคัญอย่างมากในการทำความเข้าใจหลักการทำงานของสายระบายทรวงอก
1. พลศาสตร์ของแรงดันในช่องเยื่อหุ้มปอด (Pleural Pressure Dynamics)
ในสภาวะปกติ ช่องเยื่อหุ้มปอด (Pleural space) เป็นพื้นที่เสมือน (Potential space) ที่อยู่ระหว่างเยื่อหุ้มปอดชั้นนอก (Parietal pleura) และเยื่อหุ้มปอดชั้นใน (Visceral pleura) โดยมีของเหลวหล่อลื่นปริมาณเล็กน้อย (ประมาณ 0.26 มล./กก. ของน้ำหนักตัว) แรงดันภายในช่องนี้จะมีค่าเป็นลบเสมอเมื่อเทียบกับแรงดันบรรยากาศ (Subatmospheric pressure) โดยมีค่าประมาณ-3.4 ถึง -8 cmH2O ซึ่งแรงดันลบนี้เกิดจากแรงดึงตัวกลับของเนื้อปอด (Elastic recoil) ที่สวนทางกับแรงขยายตัวของผนังทรวงอก
เมื่อเกิดพยาธิสภาพ เช่น ภาวะลมรั่วในช่องเยื่อหุ้มปอด (Pneumothorax) หรือมีของเหลวสะสม แรงดันลบนี้จะสูญเสียไปกลายเป็นแรงดันบวกหรือแรงดันที่เท่ากับบรรยากาศ ทำให้ปอดถูกกดเบียดและแฟบลง
การใส่สายระบายทรวงอกจึงทำหน้าที่เปรียบเสมือน “One-way valve” ที่อนุญาตให้สิ่งที่สะสมอยู่ระบายออกมาได้ แต่ป้องกันไม่ให้ลมจากภายนอกไหลย้อนกลับเข้าไป เพื่อสร้างสภาวะแรงดันลบให้กลับคืนมา

2. กายวิภาคของทรวงอกที่สำคัญ
ความปลอดภัยในการใส่สายระบายทรวงอกขึ้นอยู่กับการระบุตำแหน่งทางกายวิภาคที่ถูกต้อง เพื่อหลีกเลี่ยงการบาดเจ็บต่ออวัยวะสำคัญ
- Triangle of Safety: พื้นที่ปลอดภัยสำหรับการใส่สายระบายทรวงอก ซึ่งมีขอบเขตดังนี้:
- ด้านหน้า (Anterior border): ขอบด้านข้างของกล้ามเนื้อ Pectoralis major
- ด้านหลัง (Posterior border): ขอบด้านหน้าของกล้ามเนื้อ Latissimus dorsi
- ด้านบน (Superior border): ฐานของรักแร้ (Axilla)
- ด้านล่าง (Inferior border): แนวเส้นระดับหัวนม (Nipple line) หรือช่องซี่โครงที่ 5 (5th Intercostal space)
**ดังนั้น เพื่อหลีกเลี่ยงภาวะแทรกซ้อนที่ไม่พึงประสงค์ จึงแนะนำให้ทำหัตถการบริเวณ Intercostal space ที่ 4-6 ในช่วงระหว่าง anterior to mid Axillary line

- Neurovascular Bundle: เส้นเลือดและเส้นประสาท Intercostal จะพาดอยู่บริเวณขอบล่างของกระดูกซี่โครง (Costal groove) ดังนั้น การแทงเข็มหรือใส่สายระบายจะต้องทำบริเวณ“ขอบบนของซี่โครงล่าง” เสมอเพื่อหลีกเลี่ยงการทำลายโครงสร้างเหล่านี้ซึ่งอาจนำไปสู่ภาวะเลือดออกรุนแรงหรือความเสียหายต่อเส้นประสาท


การวิเคราะห์เปรียบเทียบแนวทางเวชปฏิบัติ BTS 2023 และ ATS (Guideline Comparison)
ปัจจุบันแนวทางเวชปฏิบัติในการใส่สายระบายทรวงอกได้มีการปรับเปลี่ยนประเด็นสำคัญตามแนวทางเวชปฏิบัติของ British Thoracic Society (BTS) ในปี 2023 ซึ่งมีความแตกต่างอย่างมีนัยสำคัญจากฉบับปี 2010 และมีความแตกต่างในรายละเอียดบางประการเมื่อเทียบกับแนวทางของ American Thoracic Society (ATS) ดังนี้
1. แนวทางการรักษา: Conservative vs. Interventional
จุดเปลี่ยนสำคัญคือการยอมรับแนวทาง Conservative Management (การรักษาแบบประคับประคอง) มากขึ้น โดยเฉพาะในโรค Primary Spontaneous Pneumothorax (PSP)
- BTS 2023 Guideline:
- เน้น “Symptom-led approach” (ใช้อาการนำ) มากกว่าขนาดของ Pneumothorax หากผู้ป่วยมี Pneumothorax ขนาดใหญ่แต่ไม่มีอาการ หรืออาการน้อย (Minimally symptomatic) แนวทางใหม่แนะนำให้พิจารณาการรักษาแบบ Conservative คือสังเกตอาการโดยไม่ต้องใส่สายระบาย แต่ต้องติดตามด้วย chest X-ray อย่างน้อยทุก 4-6 ชั่วโมง จนแน่ใจว่าภาวะลมรั่วไม่รุนแรงขึ้น
- แนะนำ Ambulatory management (การรักษาแบบผู้ป่วยนอก) เป็นทางเลือกแรกๆ สำหรับผู้ป่วย PSP ที่มีอาการโดยใช้อุปกรณ์ระบายขนาดเล็กและพกพาได้ เพื่อลดการนอนโรงพยาบาล
- ATS Guidelines:
- ยังมีแนวโน้มที่จะแนะนำการทำหัตถการ (Intervention) มากกว่าในผู้ป่วยที่มี Pneumothorax ขนาดใหญ่ แม้ว่าอาการจะน้อย
- อย่างไรก็ตาม ทั้งสองแนวทางเห็นพ้องต้องกันในเรื่องของการใช้ Ultrasound นำทาง (Ultrasound-guided) ในการตรวจสำหรับ Pleural effusion ทุกกรณี
2. ตารางเปรียบเทียบข้อแนะนำสำคัญ (Key Recommendations Comparison)
|
สภาวะของผู้ป่วย |
BTS Guideline 2023 |
ATS Guideline |
|
Pneumothorax (PSP) ไม่มีอาการ/อาการน้อย |
Conservative management เป็นทางเลือกหลัก ไม่ว่าจะขนาดเท่าใดก็ตาม |
พิจารณา Observation หรือ Aspiration; แนวโน้ม Interventional มากกว่าหากขนาดใหญ่ |
|
First-line intervention สำหรับ PSP ที่มีอาการ |
Needle Aspiration หรือ Ambulatory device(Small-bore drain + Valve) |
Small-bore chest tube หรือ Aspiration (ความเห็นผู้เชี่ยวชาญแตกกัน) |
|
Malignant Pleural Effusion (MPE) |
Indwelling Pleural Catheter (IPC) เป็น First-line เทียบเท่าหรือดีกว่า Talc pleurodesis โดยเฉพาะใน Trapped lung |
แนะนำ IPC หรือ Chemical pleurodesis; เน้นไม่ทำหัตถการหากไม่มีอาการ |
|
การใช้ Ultrasound |
Mandatory (บังคับ/แนะนำอย่างยิ่ง) สำหรับการระบาย Pleural fluid ทุกกรณี |
Strongly recommendedเพื่อลดความเสี่ยง Pneumothorax |
|
Pleural Infection (Empyema) |
แนะนำ Small-bore drain (≤ 14F) เป็นอันดับแรก พร้อมให้ยา Intrapleural enzyme หากจำเป็น |
เริ่มด้วย Drainage; ไม่ได้เน้นขนาดสายเท่า BTS แต่ยอมรับสายเล็กมากขึ้น |
3. ภาพรวมของการเปลี่ยนแปลง
การเปลี่ยนแปลงของ BTS 2023 ได้อ้างอิงตามหลักฐานงานวิจัยใหม่ๆ (เช่น การศึกษาของ Brown et al. ในปี 2020) ที่พบว่าการรักษาแบบ Conservative ใน PSP ให้ผลลัพธ์ที่ไม่ด้อยกว่า (Non-inferior) การใส่สายระบาย ทั้งในแง่ของการขยายตัวของปอดในระยะยาว และช่วยลดจำนวนวันในการนอนโรงพยาบาล ลดความเจ็บปวด และการทำหัตถการที่ไม่จำเป็นได้อย่างมีนัยสำคัญ
ข้อบ่งชี้และข้อคำนึงในการใส่สายระบายทรวงอก
การใส่สายระบายทรวงอกมีข้อข่งชี้ดังนี้
1. ภาวะลมในช่องเยื่อหุ้มปอด (Pneumothorax)
BTS ได้แบ่งการรักษาตามชนิดและขนาดของ Pneumothorax ซึ่ง ICD จะมีข้อบ่งชี้เมื่อ:
- Primary Spontaneous Pneumothorax (PSP):
- Large Pneumothorax: ขนาดมากกว่า 2 ซม. หรือมี Pleural space กว้างกว่า 1 ซม. ที่ Hilar level
- Secondary Spontaneous Pneumothorax (SSP): (ในผู้ป่วยที่มีโรคปอดอยู่เดิม เช่น COPD, Emphysema)
- Pneumothorax ทุกขนาด ที่มีอาการเหนื่อย
- Pneumothorax ขนาดใหญ่ที่ Aspiration(ดูดลมออกด้วยเข็ม) ไม่สำเร็จ
- Traumatic Pneumothorax
- Pneumothorax ที่มี Hemothorax (เลือดออกในช่องเยื่อหุ้มปอด) ร่วมด้วย
- ผู้ป่วยที่จำเป็นต้องใช้ เครื่องช่วยหายใจ (Mechanical Ventilation) เนื่องจากมีความเสี่ยงสูงที่จะเกิด Tension Pneumothorax
- Tension Pneumothorax (ลมคั่งในช่องเยื่อหุ้มปอดชนิดมีแรงดัน): ถือเป็นภาวะฉุกเฉินทางการแพทย์ โดยเริ่มแรกควรทำNeedle Decompression (เจาะระบายด้วยเข็ม) ก่อน และตามด้วยการใส่ ICD ทันที
2. ภาวะน้ำในช่องเยื่อหุ้มปอด (Pleural Effusion)
- Empyema (หนองในช่องเยื่อหุ้มปอด) BTS แนะนำให้ใส่ ICD เพื่อระบายหนองและใส่ยาละลายลิ่มเลือด (Fibrinolytics) หากจำเป็น
- ในกรณีผลการวิเคราะห์น้ำในช่องปอดมีลักษณะเป็น Exudate และมีหลักฐานของการติดเชื้อ (เช่น มีค่า pH ต่ำ หรือมีเชื้อแบคทีเรีย)
- Hemothorax (เลือดในช่องเยื่อหุ้มปอด): BTSแนะนำให้ใส่ ICD ทันทีเพื่อระบายเลือดออกให้หมด และติดตามอัตราการเสียเลือด โดยถ้าเลือดออกมากกว่า 1,500 มล. ในครั้งแรกหรือมากกว่า 200 มล./ชม. เป็นเวลา 2-4 ชั่วโมง อาจเป็นข้อบ่งชี้ในการผ่าตัดเปิดทรวงอก (Thoracotomy)
การประเมินผู้ป่วยและการเตรียมความพร้อมก่อนทำหัตถการ (Pre-procedural Assessment)
การประเมินและการเตรียมตัวผู้ป่วยอย่างถูกต้องก่อนทำหัตถการ มีความสำคัญอย่างมากในการป้องกันภาวะแทรกซ้อนรุนแรงที่อาจเกิดขึ้น
1. การประเมินทางรังสีวิทยา (Radiological Assessment)
- Chest X-ray (CXR): เป็นการตรวจมาตรฐานเบื้องต้น แต่มีข้อจำกัดในการประเมินความซับซ้อนของโรค โดยเฉพาะในกรณีที่มี Bullous emphysema ซึ่งอาจดูคล้าย Pneumothorax การใส่สายระบายเข้าไปใน Bullae โดยเข้าใจผิดว่าเป็น Pleural space อาจทำให้เกิด Pneumothorax รุนแรงหรือ Bronchopleural fistula ได้
- Thoracic Ultrasound (TUS):
- บทบาทสำคัญ: BTS และ ATS ระบุตรงกันว่า TUS เป็นมาตรฐานการดูแล (Standard of Care) สำหรับการระบายPleural effusion การทำหัตถการแบบ “Blind” (เคาะปอดแล้วเจาะโดยไม่ใช้อัลตราซาวด์) ถือเป็นการปฏิบัติที่ตกมาตรฐานและควรหลีกเลี่ยง ยกเว้นกรณีฉุกเฉินวิกฤต
- หลักฐานเชิงประจักษ์: การศึกษา Meta-analysis พบว่าการใช้ TUS ช่วยลดอุบัติการณ์ของ Iatrogenic pneumothorax จาก9% เหลือเพียง 1.0% และช่วยลดโอกาสเกิด “Dry tap” (เจาะไม่ออก)
- เทคนิค: ควรทำ TUS ณ เตียงผู้ป่วย (Bedside) ในท่าที่จะทำหัตถการจริง และทำเครื่องหมาย (Mark) หรือทำหัตถการทันที (Real-time guidance) ห้าม Mark ตำแหน่งจากแผนก X-ray แล้วย้ายผู้ป่วยกลับมาทำที่หอผู้ป่วยโดยทิ้งระยะเวลานาน เพราะของเหลวอาจเคลื่อนที่เปลี่ยนตำแหน่งตามแรงโน้มถ่วง

- CT Scan: จำเป็นในกรณีที่ภาพจาก CXR หรือ TUS ไม่ชัดเจน สงสัย Loculated effusion, Empyema ที่มีโพรงซับซ้อนหรือเพื่อแยกแยะระหว่าง Pneumothorax กับ Giant bullae
2. การประเมินความเสี่ยงและข้อห้าม (Risk Stratification & Contraindications)
- ภาวะการแข็งตัวของเลือด (Coagulopathy):
- แม้ไม่มีข้อห้ามสัมบูรณ์ (Absolute contraindication) ในภาวะฉุกเฉิน แต่ BTS แนะนำให้ระมัดระวังในผู้ป่วยที่มีINR > 1.5 หรือเกล็ดเลือด < 50,000/µL ในกรณี Elective procedure ควรแก้ไขความผิดปกติก่อนทำหัตถการ
- การใช้สายขนาดเล็ก (Small-bore) ด้วยเทคนิค Seldinger มีความเสี่ยงต่อการเลือดออกน้อยกว่าการผ่าตัดใส่สายขนาดใหญ่
- การติดเชื้อ: ห้ามใส่สายผ่านผิวหนังที่มีการติดเชื้อ (Cellulitis) หรือ Herpes zoster เพื่อป้องกันการนำเชื้อเข้าสู่ช่องเยื่อหุ้มปอด
- Lung Adherence: ผู้ป่วยที่มีประวัติ Pleurodesis หรือผ่าตัดปอดมาก่อน อาจมีพังผืด (Adhesion) ยึดติด การใส่สายโดยไม่มีImage guidance อาจแทงทะลุเนื้อปอดได้ง่าย
3. การขอความยินยอม (Informed Consent)
อุปกรณ์และการเลือกขนาดสายระบาย (Equipment and Drain Selection)
การเลือกขนาดและชนิดของสายระบายเป็นประเด็นที่มีการถกเถียงกันมาอย่างยาวนาน แต่หลักฐานปัจจุบันชี้ชัดไปที่การใช้สายขนาดเล็ก โดยมีรายละเอียดดังนี้
1. ขนาดของสายระบาย (Drain Size: Small vs. Large)
ในอดีตมีความเชื่อว่า “หนองหนืดหรือเลือดต้องใช้สายใหญ่” ตามกฎของ Poiseuille ในทางฟิสิกส์ระบุว่าอัตราการไหลขึ้นอยู่กับรัศมีกำลังสี่ ซึ่งสนับสนุนสายใหญ่ แต่ในทางคลินิกกลับพบผลลัพธ์ที่ต่างออกไป ดังนี้:
- Small-bore Catheters (≤ 14F):
- ข้อบ่งชี้: BTS 2023 แนะนำเป็น First-line สำหรับ Pneumothorax, Malignant Pleural Effusion (MPE), และแม้แต่ Pleural Infection/Empyema ระยะแรก
- ข้อดี: ใส่ได้ง่ายด้วยเทคนิค Seldinger, เจ็บปวดน้อยกว่ามาก (Less pain), แผลขนาดเล็ก, และผู้ป่วยเคลื่อนไหวได้สะดวกกว่า
- ประสิทธิภาพ: การศึกษาพบว่าใน Pleural infection การใช้สายเล็กไม่ได้เพิ่มอัตราการตายหรือความจำเป็นในการผ่าตัดเมื่อเทียบกับสายใหญ่ หากมีการดูแลที่ดีและการล้างสาย (Flushing) อย่างสม่ำเสมอ
- Large-bore Catheters (> 20F):
- ข้อบ่งชี้: ยังคงจำเป็นในกรณี Acute Haemothorax (เลือดออกเฉียบพลันที่มีลิ่มเลือด), Empyema ระยะfibropurulent และ Organizing ที่มีหนองข้นหนืดมากจนสายเล็กตันทันที
- ข้อเสีย: การใส่ต้องใช้วิธี Blunt dissection ซึ่งเจ็บปวดกว่า อาจมีภาวะเลือดออกมากกว่า เสี่ยงต่อการบาดเจ็บของกล้ามเนื้อและมีแผลขนาดใหญ่

2. อุปกรณ์มาตรฐานในการใส่สายระบายทรวงอก (Standard Equipment)
ในการทำหัตการทุกชนิดต้องให้ความสำคัญกับการเตรียมอุปกรณ์ปราศจากเชื้อ (Sterile technique) อย่างเคร่งครัด
- น้ำยาฆ่าเชื้อ: Chlorhexidine in alcohol (แนะนำมากกว่า Povidone-iodine เนื่องจากออกฤทธิ์เร็วกว่าและตกค้างนานกว่า)
- ถุงมือปลอดเชื้อ
- มีดขนาด
- เข็มขนาดใหญ่ (20G) เพื่อดูดยาชา และเข็มขนาดเล็ก(25G) เพื่อฉีดยาชา
- Syringe สำหรับดูดยาชา (10 ml)
- ชุดอุปกรณ์ sterile สำหรับใส่สายระบายทรวงอกพร้อมผ้าเจาะกลาง
- ยาชาเฉพาะที่: Lidocaine 1% หรือ 2% (สูงสุด 3 mg/kg)
- Clamp
- อุปกรณ์สำหรับการเย็บ : ไหมเย็บ (Silk หรือ Nylon เบอร์ 0 หรือ 1)
- ระบบขวดระบาย (Underwater seal system) หรือระบบดิจิทัล
- ผ้าก๊อซขนาด 4×4 นิ้ว และ วัสดุปิดแผล
ขั้นตอนการใส่สายระบายทรวงอก (Procedural Techniques)
1. เทคนิค Seldinger (Wire-guided Technique)
เป็นเทคนิคที่นิยมที่สุดสำหรับการใส่สายขนาดเล็ก
- Positioning: จัดท่าผู้ป่วยให้นั่งฟุบโต๊ะหรือนอนหงายหนุนหมอนข้างที่ทำ ยกแขนขึ้นเหนือศีรษะเพื่อเปิดช่องซี่โครงให้กว้างที่สุด ระบุตำแหน่ง ทำความสะอาดบริเวณตำแหน่งทำหัตถการด้วยน้ำยาฆ่าเชื้อ และปูผ้าสะอาดเจาะกลาง
- Anesthesia: ฉีดยาชาเป็นขั้นตอน (Step-wise infiltration) จากผิวหนัง ชั้นใต้ผิวหนัง กล้ามเนื้อ จนถึงเยื่อหุ้มปอด(Parietal pleura) ข้อควรระวัง: ต้องทดสอบดูด (Aspiration) ให้ได้ลมหรือน้ำก่อนเสมอเพื่อยืนยันว่าเข็มอยู่ในช่องเยื่อหุ้มปอด หากดูดไม่ได้ ห้ามดำเนินการต่อ
- Needle Insertion: ใช้เข็มนำ (Introducer needle) เจาะเข้าช่องเยื่อหุ้มปอด
- Guidewire: สอดลวดนำ (Guidewire) ผ่านเข็มเข้าไป ข้อควรระวัง: ห้ามปล่อยมือจากลวดนำเด็ดขาด และหากมีแรงต้านห้ามฝืนดัน
- Dilation: นำเข็มออก ใช้มีดกรีดผิวหนังเล็กน้อย แล้วใช้ Dilator ขยายทางเดินตามแนวลวด ข้อควรระวัง: ห้ามแทงDilator ลึกเกินไป (ไม่ควรเกิน 1 ซม. จากเยื่อหุ้มปอด) เพื่อป้องกันการทิ่มทะลุเนื้อปอดหรือเส้นเลือดใหญ่ ใช้ Dilator ที่มี Guard หรือจับ Dilator ให้มั่นคงเสมอ
- Catheter Placement: สอดสายระบายผ่านลวดนำเข้าไปยังตำแหน่งที่ต้องการ (Apical สำหรับลม, Basal สำหรับน้ำ) แล้วดึงลวดออก
- ต่อสายกับระบบขวดระบาย หรือระบบดิจิตัล ตรวจสอบการทำงานของระบบระบาย

2. เทคนิค Blunt Dissection (Open Technique)
(***สามารถศึกษารายละเอียดได้จาก VDO ประกอบการสอน อ.นพ.ศุภฤกษ์ เจียรผัน Version 2025)
ใช้สำหรับสายขนาดใหญ่ หรือกรณี Trauma
- Positioning: จัดท่าผู้ป่วย ให้นั่งฟุบโต๊ะหรือนอนหงายหนุนหมอนข้างที่ทำ ยกแขนขึ้นเหนือศีรษะเพื่อเปิดช่องซี่โครงให้กว้างที่สุด ระบุตำแหน่ง ระบุความลึก ทำความสะอาดบริเวณตำแหน่งทำหัตถการด้วยน้ำยาฆ่าเชื้อ และปูผ้าสะอาดเจาะกลาง
- Anesthesia: ฉีดยาชาเป็นขั้นตอน (Step-wise infiltration) จากผิวหนัง ชั้นใต้ผิวหนัง กล้ามเนื้อ จนถึงเยื่อหุ้มปอด(Parietal pleura) ข้อควรระวัง: ต้องทดสอบดูด (Aspiration) ให้ได้ลมหรือน้ำก่อนเสมอเพื่อยืนยันว่าเข็มอยู่ในช่องเยื่อหุ้มปอด หากดูดไม่ได้ ห้ามดำเนินการต่อ
- Incision: กรีดผิวหนังขนาด 2-3 ซม. ขนานกับแนวซี่โครง ตำแหน่งขอบบนของ rib (รูปที่ 3)
- Dissection: ใช้คีม (Kelly clamp) แหวกกล้ามเนื้อ (Bluntly dissect) สร้าง “Tunnel” เหนือขอบบนของซี่โครงล่างเพื่อหลีกเลี่ยง Neurovascular bundle (รูปที่ 3)
- Pleural Entry: ทะลวงผ่านเยื่อหุ้มปอดอย่างระมัดระวังจนได้ยินเสียงการทะลุ
ข้อควรระวัง: ไม่ใช้อุปกรณ์ปลายแหลมแทง เนื่องจากอาจเกิดอันตรายต่ออวัยวะภายใน
Finger Sweep: ใช้นิ้วชี้สอดเข้าไปในช่องเยื่อหุ้มปอด เพื่อกวาดดูว่าไม่มีพังผืด (Adhesion) และยืนยันว่าปอดไม่ได้แนบติดกับผนังทรวงอก วิธีนี้ไม่แนะนำให้ใช้กรณีคนเกิดไข้อุบัติเหตุ เพราะอาจทำให้ผุ้ใส่บาดเจ็บจาก foreign body หรือ อาจทำให้ปอดที่ฉีกขาดอยู่แล้วจะเสียหายมากขึ้น
- Tube Insertion: ใช้คีมจับปลายสายระบายแล้วนำทางเข้าไป โดยจับให้ปลายคีบอยู่ตรงกับปลายสายระบายเสมอป้องกันปลายคีมแทงเข้าอวัยวะภายใน จากนั้นดันสายระบายเข้าไปอย่างนุ่มนวลจนถึงตำแหน่งที่ต้องการ
- Suturing: เย็บปิดแผลและเย็บตรึงสาย (Anchor suture) เย็บโดยวิธี Mattress suture โดยตำแหน่งเย็บควรอยู่ชิดสายระบาย เพื่อป้องกันลมรั่ว เมื่อเย็บผูกแผลเรียบร้อย ยังไม่ตัดไหม ให้ใช้ปลายไหมทั้งสองที่เหลือผูกปมห่างจากรอยเย็บ1-2 เซ็นติเมตร แล้วอ้อมไหมทำเป็นวง(loop) รอบสายระบายโดยมัดให้แน่น ให้วงหน้าตัดไหมเป็นวงกลมพันรอบสายระบายให้แน่น เพื่อตรึงสายป้องกันการเลื่อนหลุด
- ปิดแผลด้วยก๊อซสะอาดตัดเป็นรูปตัว Y (Y gauze) ให้ผ้าก๊อซโอบรอบสาย และทับด้วยวัสดุปิดแผลด้านนอก โดยดูแลให้ปิดสนิทรอบแผลทั้งสี่ด้านต่อสายระบายกับระบบขวดระบายหรือ ระบบดิจิตัล เปิด clamp เพื่อดูการทำงานของระบบระบาย

การดูแลขวดระบายและระบบระบาย (Drainage Management Systems)
การตรวจสอบและดูแลระบบระบายเป็นขั้นตอนที่มีความสำคัญ เพื่อให้สายระบายทำงานได้อย่างมีประสิทธิภาพ และป้องกันภาวะแทรกซ้อนที่อาจเกิดขึ้น
1. ระบบขวดระบาย (Analog Systems)
- One-bottle system: ระบบขวดเดียวที่ใช้หลักการ Underwater seal ปลายสายจุ่มน้ำลึก 2 ซม. เป็นระบบที่ง่ายที่สุดเหมาะกับการระบายลม (pneumothorax) แต่มีข้อจำกัดคือหากระดับน้ำสูงขึ้นจากของเหลวที่ระบายออกมา จะทำให้แรงต้านทานเพิ่มขึ้น ทำให้ระบายได้ยากขึ้น
- Two-bottle system: เหมือนระบบขวดเดียวที่ใช้หลักการ Underwater seal ปลายสายจุ่มน้ำลึก 2-3 ซม. แต่เพิ่มขวดเพื่อเป็น reservoir สำหรับการระบายของเหลวที่มีปริมาณมาก โดยขวดที่เป็น reservoir นี้จะต้องต่อกับสายระบายที่มาจากผู้ป่วย ก่อนเชื่อมไปยังขวด Underwater seal
- Three-bottle system: แยกขวดเก็บของเหลว (Collection), ขวดกั้นลม (Water seal), และขวดควบคุมแรงดูด (Suction control) ช่วยให้แรงดูดคงที่และวัดปริมาณของเหลวได้แม่นยำกว่า ใช้กรณีต้องการระบายของเหลวที่ค่อนข้างหนืดข้น หรือลมรั่วที่ไม่เยอะซึ่งต้องการเพิ่มแรงดันลบให้ปอดขยายมาติดกับช่องอก แต่ห้ามใช้กรณีลมรั่วเยอะ เนื่องจากอาจเกิดภาวะ steal ventilation ซึ่งจะทำให้ผู้ป่วยอาการแย่ลงอย่างรวดเร็วได้

2. ระบบระบายดิจิทัล (Digital Drainage Systems)
- หลักการทำงาน: เครื่องจะวัดแรงดันในช่องเยื่อหุ้มปอดและปริมาณลมรั่ว (Air leak) แบบ Real-time เป็นหน่วย ml/min แทนที่จะต้องคอยสังเกตฟองอากาศ (Bubbling) ซึ่งมีความคลาดเคลื่อนได้
- ประโยชน์ทางคลินิก:
- ลดระยะเวลานอนโรงพยาบาล (Reduced LOS): งานวิจัย Meta-analysis และ RCT หลายฉบับยืนยันว่าระบบดิจิทัลช่วยให้แพทย์ตัดสินใจถอดสายระบายได้เร็วกว่า เนื่องจากมีข้อมูลตัวเลขที่ชัดเจนว่าลมรั่วหยุดแล้วจริงๆ
- Early Mobilization: เครื่องมีขนาดเล็ก พกพาสะดวก ไม่ต้องหิ้วขวดแก้วและไม่ต้องเสียบปลั๊กผนังตลอดเวลาช่วยให้ผู้ป่วยลุกเดินได้เร็วขึ้น (ERAS protocol) ซึ่งลดภาวะแทรกซ้อนหลังผ่าตัด
- Cost-effectiveness: แม้ราคาเครื่องและวัสดุสิ้นเปลืองจะสูงกว่าแบบขวด แต่การวิเคราะห์ความคุ้มค่าพบว่าการลดจำนวนวันนอนโรงพยาบาลแม้เพียง 1 วัน ถือเป็นความคุ้มค่าที่เพียงพอต่อส่วนต่างของค่าอุปกรณ์

3. การใช้แรงดูด (Suction vs. Gravity)
- Pneumothorax: แนวทางปัจจุบัน ไม่แนะนำ ให้ต่อ Suction ทันทีหลังใส่สาย (Routine suction) เพราะเสี่ยงต่อภาวะRe-expansion Pulmonary Edema (RPE) และอาจทำให้รูรั่วที่ปอดปิดช้าลง แนะนำให้ต่อ Water seal (Gravity) ก่อนหากปอดไม่ขยายตัวใน 24-48 ชม. หรือมี High volume air leak จึงพิจารณาต่อ Low-pressure suction (-10 ถึง -20 cmH2O)
- Pleural Effusion/Empyema: อาจพิจารณาใช้ Suction เพื่อช่วยระบาย แต่ต้องระวังเรื่องความเร็วในการระบาย
4. การทำแผลและการให้ยาระงับปวด
- ปิดแผลด้วยวัสดุกันน้ำ (Occlusive dressing) เพื่อป้องกันลมรั่วเข้าข้างสาย (Pericatheter leak)
- ควรมีการประเมิน Pain score สม่ำเสมอ เนื่องจากการใส่สายนานๆ ทำให้เกิดการระคายเคืองเยื่อหุ้มปอดและเส้นประสาท Intercostal ซึ่งอาจส่งผลต่อการหายใจของผู้ป่วย
ภาวะแทรกซ้อน: กลไกการเกิด และการป้องกัน (Complications: Mechanisms & Prevention)
1. Re-expansion Pulmonary Edema (RPE)
เป็นภาวะแทรกซ้อนที่พบน้อย (<1%) แต่อัตราการเสียชีวิตสูงมากถึง 20% เกิดขึ้นเมื่อปอดที่แฟบตัวเป็นเวลานาน (>3 วัน) ขยายตัวอย่างรวดเร็ว
- พยาธิสรีรวิทยา (Pathophysiology): เกิดจากกลไก Ischemia-reperfusion injury เมื่อปอดขยายตัว เลือดจะไหลกลับเข้ามาอย่างรวดเร็ว ทำให้เกิดอนุมูลอิสระ (Free radicals), การหลั่งสารอักเสบ (IL-8, Leukotrienes), และความเสียหายต่อถุงลม (Mechanical stress) ส่งผลให้ผนังหลอดเลือดฝอยสูญเสียสภาพ (Increased permeability) และมีของเหลวรั่วเข้ามาในถุงลม

- การป้องกัน (Prevention):
- Volume Limit: แนวทางการรักษาดั้งเดิมแนะนำให้จำกัดการระบายไม่เกิน 5 ลิตร ในครั้งแรก หรือระบายช้าๆ(< 500 ml/hr)
- Symptom-guided Approach: จากการศึกษาใหม่บ่งชี้ว่าปริมาตรที่ระบายอาจไม่ใช่ปัจจัยเดียวที่สำคัญที่สุด แต่”อาการของผู้ป่วย” คือสัญญาณเตือนที่ดีที่สุด หากผู้ป่วยเริ่มมี อาการไออย่างรุนแรง (Intractable cough) หรือแน่นหน้าอก (Chest discomfort) ขณะระบาย ให้ หยุด การระบายทันที ไม่ว่าจะได้ปริมาตรเท่าไรก็ตาม เพราะอาการดังกล่าวคือสัญญาณของแรงดันในปอดที่ลดต่ำลงมากเกินไป
2. Iatrogenic Infection (Empyema)
เกิดจากการปนเปื้อนขณะใส่สายหรือการดูแลหลังใส่ การป้องกันคือ Sterile technique ที่เคร่งครัด และการพิจารณาให้Antibiotic prophylaxis ในกรณี Trauma
การถอดสายระบายทรวงอก (Weaning and Removal)
กระบวนการนำสายออกเป็นขั้นตอนสุดท้ายที่มีความเสี่ยงต่อการเกิด Recurrent Pneumothorax หากทำไม่ถูกวิธี
1. ข้อบ่งชี้ในการถอดสายระบายทรวงอก (Criteria for Removal)
- Pneumothorax:
- ปอดขยายตัวเต็มที่ใน CXR
- ไม่มีลมรั่ว (No air leak) อย่างน้อย 24 ชั่วโมง (ในระบบ Analog) หรือ Air leak เป็น 0 ml/min นาน 6-12 ชั่วโมง(ในระบบ Digital)
- Pleural Effusion:
- ปริมาณของเหลวลดลงจนถึงระดับที่ยอมรับได้ (เช่น < 200 ml/24 ชม. สำหรับ Serous fluid หรือ < 500 ml/24 ชม. ในบางแนวทาง Early Recovery After Surgery)
- ลักษณะของเหลวต้องไม่ใช่หนองหรือเลือดสด
2. เทคนิคการฝึกหายใจขณะดึงสาย (Breathing Maneuver Debate)
มีคำแนะนำรูปแบบการหายใจหลักๆสองแบบ
- End-Inspiration (Valsalva): ให้ผู้ป่วยหายใจเข้าลึกสุดแล้ว “เบ่ง” (Valsalva) ค้างไว้ วิธีนี้จะเพิ่มแรงดันในช่องอก(Intrathoracic pressure) ให้เป็นบวกมากที่สุด ซึ่งช่วยป้องกันไม่ให้ลมจากภายนอกไหลย้อนกลับเข้าไปในช่องเยื่อหุ้มปอดขณะดึงสาย
- End-Expiration: ให้หายใจออกสุดแล้วกลั้น วิธีนี้ช่วยให้กะบังลมยกตัวขึ้นและลดช่องว่าง แต่ในทางทฤษฎีแรงดันในช่องอกอาจต่ำกว่า
- จากการศึกษา Systematic review พบว่า ทั้งสองวิธีไม่มีความแตกต่างกันอย่างมีนัยสำคัญ ในแง่ของการเกิด Pneumothorax ซ้ำ สิ่งสำคัญที่สุดคือ ผู้ป่วยต้องกลั้นหายใจ (Hold breath) และไม่หายใจเข้า ในจังหวะที่ดึงสาย อย่างไรก็ตาม แนวทางปฏิบัติส่วนใหญ่ (เช่น RCH, BTS references) ยังคงนิยมวิธี Valsalva หรือ End-inspiration เพื่อความปลอดภัยสูงสุดจากแรงดันบวก
ขั้นตอนการถอดสายระบายทรวงอก (Removal Procedure)
- พิจารณาถอดสายเมื่อครบข้อข่งชี้ในการถอด หากผู้ป่วยใส่เครื่อง Suction ให้ปิดเครื่องและสังเกตอาการ หากไม่มีลมรั่วนาน จึงถอดสายได้
- เปิดแผล ทำความสะอาดแผลด้วยน้ำยาฆ่าเชื้อ
- ตัดไหมที่เชื่อมต่อระหว่างแผลและส่วนที่ผูกโยงกับสายระบาย (loop) ยังไม่ต้องตัดไหมที่แผล
- ให้ผู้ป่วยฝึกซ้อมจังหวะหายใจ
- ใช้ผ้าก๊อซชุบวาสลีน (Vaseline gauze) อุดบริเวณแผล
- ขณะผู้ป่วยกลั้นหายใจ ให้ดึงสายออกอย่างรวดเร็วและนุ่มนวล กดปิดปากแผลด้วย Vaseline gauze ขณะดึง
- ปิดปากแผลทันที โดยปิดทับด้วยผ้าก๊อซและแผ่นปิดแผลกันน้ำ ขนาดเท่าแผล ไม่ควรใหญ่เกินไป หากใหญ่เกินไปจะทำให้แรงกดแผลกระจายตัว อาจทำให้แผลปิดไม่สนิทดี
- ทำ CXR หลังถอดสายระบาย เพื่อตรวจสอบว่าไม่มี Pneumothorax
- ปิดแผลให้แน่นสนิท 48-72 ชั่วโมง เปิดทำแผลได้หลังถอดสาย 3 วัน ตัดไหมที่แผลในวันที่ 7 หลังถอดสาย
บทสรุป
การใส่สายระบายทรวงอกเป็นหัตการพื้นฐานในเวชปฏิบัติทั่วไปและในภาวะฉุกเฉิน ที่แพทย์ควรเรียนรู้ข้อบ่งชี้และขั้นตอนใส่ และเฝ้าระวังภาวะแทรกซ้อนที่อาจเกิดขึ้น โดยในปัจจุบันแนวทางการดูแลผู้ป่วยเน้นให้ความสำคัญกับความปลอดภัยและคุณภาพชีวิตของผู้ป่วย โดยอ้างอิงข้อมูลทางเวชปฏิบัติตามหลักฐานเชิงประจักษ์ (Evidence-based medicine) และคุณภาพชีวิตของผู้ป่วย แนวทาง BTS 2023 และ ATS Guidelines ซึ่งได้ปูทางสู่การรักษาที่ “น้อยแต่มาก” (Less is More):
- Conservative Management: เป็นมาตรฐานใหม่สำหรับ Pneumothorax ที่ไม่มีอาการ
- Ambulatory Care: การใช้ Heimlich valve และอุปกรณ์พกพาช่วยให้ผู้ป่วยกลับไปใช้ชีวิตได้เร็วขึ้น
- Small-bore over Large-bore: สายขนาดเล็กเพียงพอสำหรับเกือบทุกกรณี และลดความทรมานของผู้ป่วย
- Digital Drainage: เป็นเครื่องมือที่ช่วยให้การตัดสินใจทางคลินิกแม่นยำและเป็นรูปธรรม ลดความผิดพลาดจากมนุษย์
สำหรับบุคลากรทางการแพทย์ การปรับตัวตามแนวทางใหม่ การฝึกฝนทักษะการใช้ Ultrasound และความเข้าใจลึกซึ้งในพยาธิสรีรวิทยา จะช่วยให้การทำหัตถการใส่สายระบายทรวงอกมีความปลอดภัย สูงสุด ลดภาวะแทรกซ้อน และนำไปสู่ผลลัพธ์การรักษาที่เป็นเลิศ
*หมายเหตุ : รูปภาพประกอบทั้งหมด สร้างสรรค์โดย อ.นพ.ศุภฤกษ์ เจียรผัน และ พญ.จรรยวรรธน์ เจียรผัน โดย Procreate และ Nano Banana Pro ส่วนภาพถ่ายเป็นภาพส่วนบุคคลโดย อ.นพ.ศุภฤกษ์ เจียรผัน
อ้างอิงและแหล่งข้อมูล:
- Reddy CB, DeCamp MM, Diekemper RL, Gould MK, Henry T, Iyer NP, et al.Summary for clinicians: clinical practice guideline for management of malignant pleural effusions. Ann Am Thorac Soc 2019;16:17–21.
- Mark E Roberts,Najib M Rahman, et al. British Thoracic Surgery Guidelines for Pleural disease.Thorax 2023; 78 s1-s42 Published Online First: 11 Jul 2023, doi: 10.1136/thorax-2022-219784 Beenish Iqbal, Rob Hallifax, Najib M. Rahman Pneumothorax: An update on clinical spectrum, diagnosis and management Clin Med, 25 (3) (2025), Article 100327
- Samuelsson S, Karlin F, Ekström M. Complications of ultrasound guided verysmall-bore chest drains for pleural effusions of different etiology. J Thorac Dis 2024;16(3):1866-1874. doi: 10.21037/jtd-23-1457
- Aldaghlawi F, Kurman JS, Lilly JA, Hogarth DK, Donington J, Ferguson MK, Murgu SD. A Systematic Review of Digital vs Analog Drainage for Air Leak After Surgical Resection or Spontaneous Pneumothorax. Chest. 2020 May;157(5):1346-1353. doi: 10.1016/j.chest.2019.11.046. Epub 2020 Jan 17. PMID: 31958444.
- Kasmani R, Irani F, Okoli K, Mahajan V. Re-expansion pulmonary edema following thoracentesis. CMAJ. 2010 Dec 14;182(18):2000-2. doi: 10.1503/cmaj.090672. Epub 2010 Jul 19. PMID: 20643838; PMCID: PMC3001507.
- Iqbal B, Hallifax R, Rahman NM. Pneumothorax: An update on clinical spectrum, diagnosis and management. Clin Med (Lond). 2025 May;25(3):100327. doi: 10.1016/j.clinme.2025.100327. Epub 2025 May 13. PMID: 40374117; PMCID: PMC12159893.
- Feller-Kopman DJ, Reddy CB, DeCamp MM, Diekemper RL, Gould MK, Henry T, Iyer NP, Lee YCG, Lewis SZ, Maskell NA, Rahman NM, Sterman DH, Wahidi MM, Balekian AA. Management of Malignant Pleural Effusions. An Official ATS/STS/STR Clinical Practice Guideline. Am J Respir Crit Care Med. 2018 Oct 1;198(7):839-849.
- Geanphun, S., & Sakiyalak, P. (2019). Survival and Factors Predictive of Survival in Patients with Thymic Carcinoma. Siriraj Medical Journal, 71(6), 472–479
- Geanphun, S. ., Rerkpichaisuth, V. ., Ruangchira-urai, R. ., & Thongcharoen, P. . (2022). Survival of Non-Small Cell Lung Cancer Patients with Unexpected N2 after Complete Resection: Role of Aggressive Invasive Mediastinal Staging should be Considered. Siriraj Medical Journal, 74(3), 161–168.
- ศุภฤกษ์ เจียรผัน. การผ่าตัดปอดและช่องทรวงอกโดยโดยใช้หุ่นยนต์ช่วยผ่าตัด (Robotic-Assisted Thoracoscopic Surgery). ใน: คณะอนุกรรมการฝ่ายจัดทำหนังสือ เวชศาสตร์ทันยุค 2565, บรรณาธิการ. เวชศาสตร์ทันยุค 2565. กรุงเทพฯ: สำนักพิมพ์ ศิริราช สังกัดงานวิชาการสำนักงานคณบดีคณะแพทยศาสตร์ศิริราชพยาบาลมหาวิทยาลัยมหิดล; 2565. หน้า 223-235